Neurologics Research
Base de Cráneo

Patologías de Base de Cráneo
La patología de base de cráneo la ocasionan habitualmente tumores, la mayoría de ellos benignos, que asientan en la base del cerebro. Estos tumores aparecen con relativa frecuencia y son de lento crecimiento, motivo por el cual a menudo adquieren un gran tamaño. Constituyen una patología de difícil tratamiento, ya que se originan en regiones profundas de la base del cerebro, entre el hueso, las meninges y el propio encéfalo, rodeados de nervios y vasos cerebrales.
El tratamiento quirúrgico no está exento de riesgos y requiere el abordaje multidisciplinar de un equipo quirúrgico experto en el manejo de esta patología. Asimismo es indispensable el uso de tecnología quirúrgica avanzada como la neuronavegación, endoscopia endonasal de alta resolución, monitorización neurofisiológica intraoperatoria. Estas herramientas nos ayudan en la cirugía y minimizan los riesgos del paciente.
Los tumores mas frecuentes que presentan nuestros pacientes y que tratamos en nuestra unidad son los siguientes:
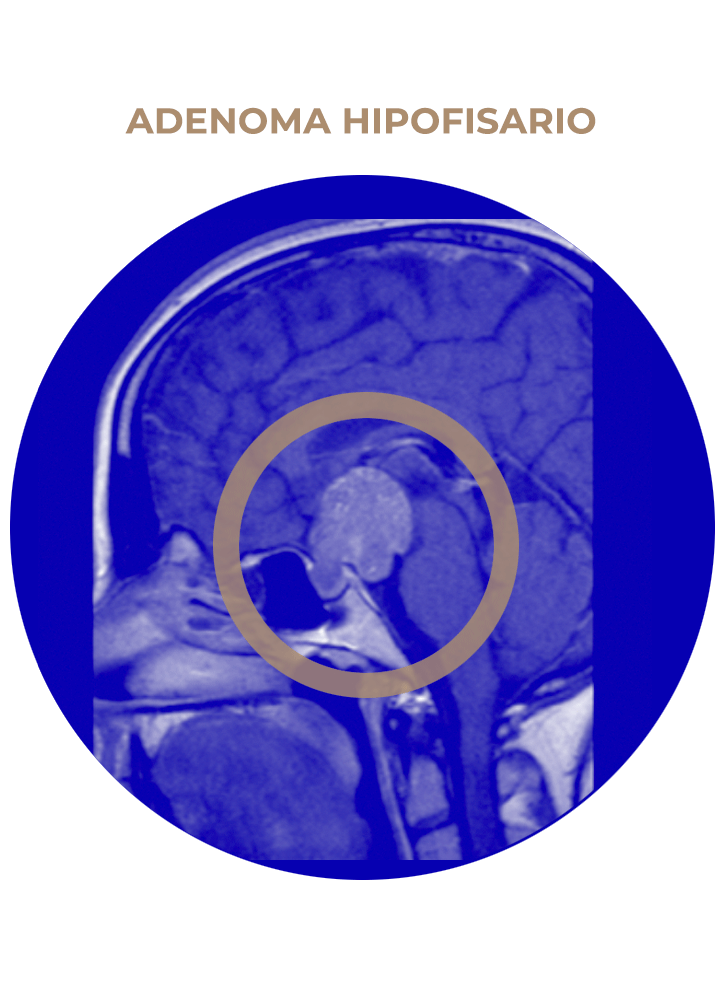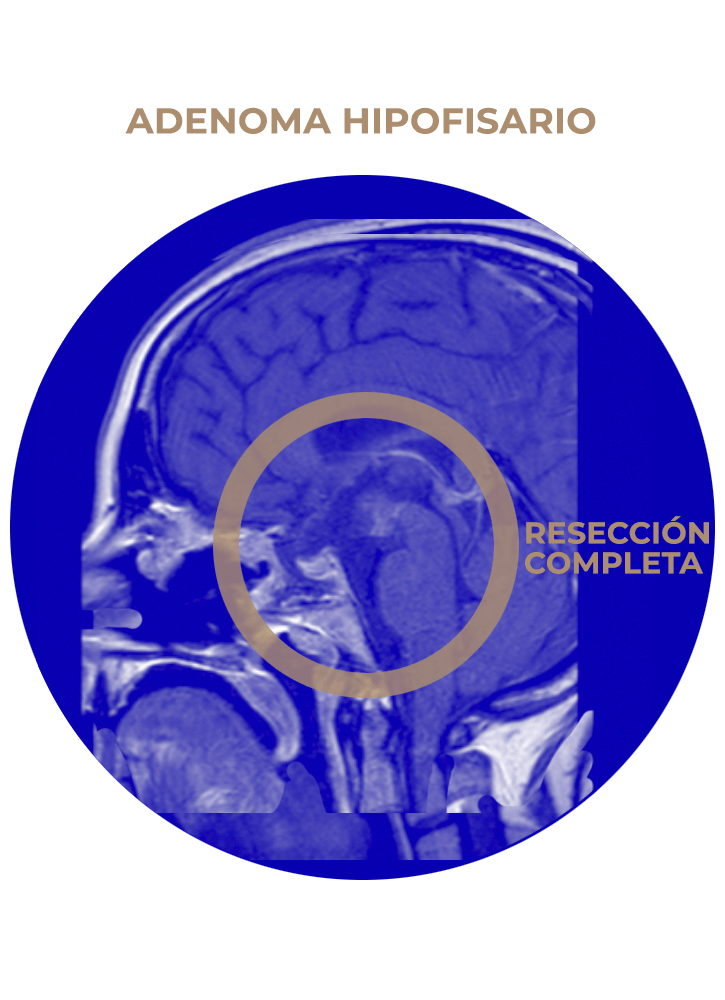
01. Adenoma Hipofisario
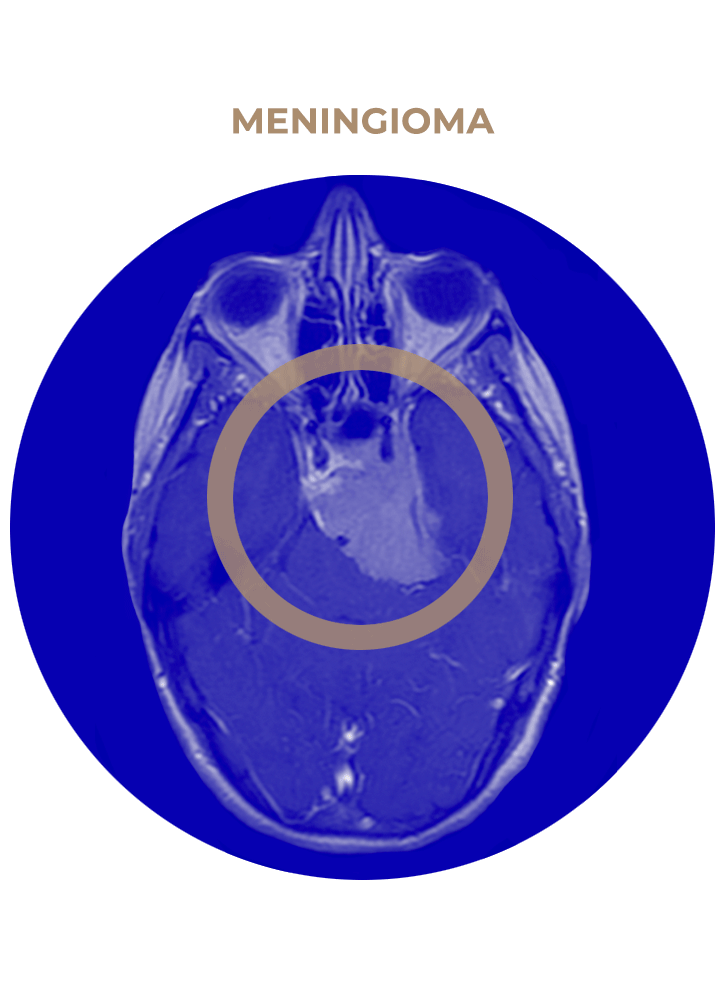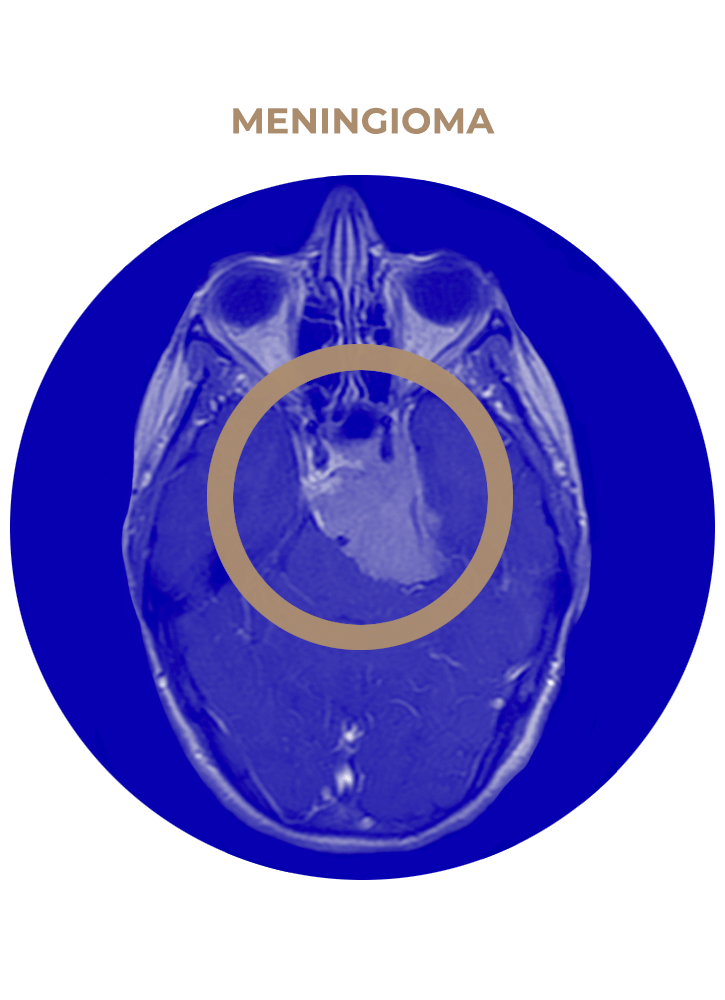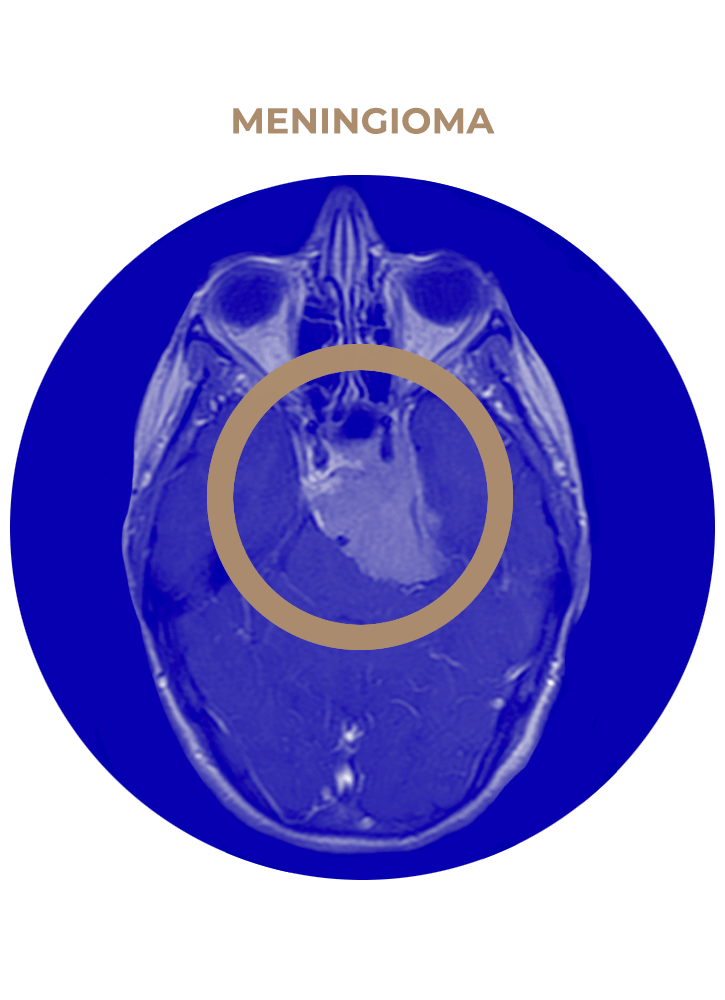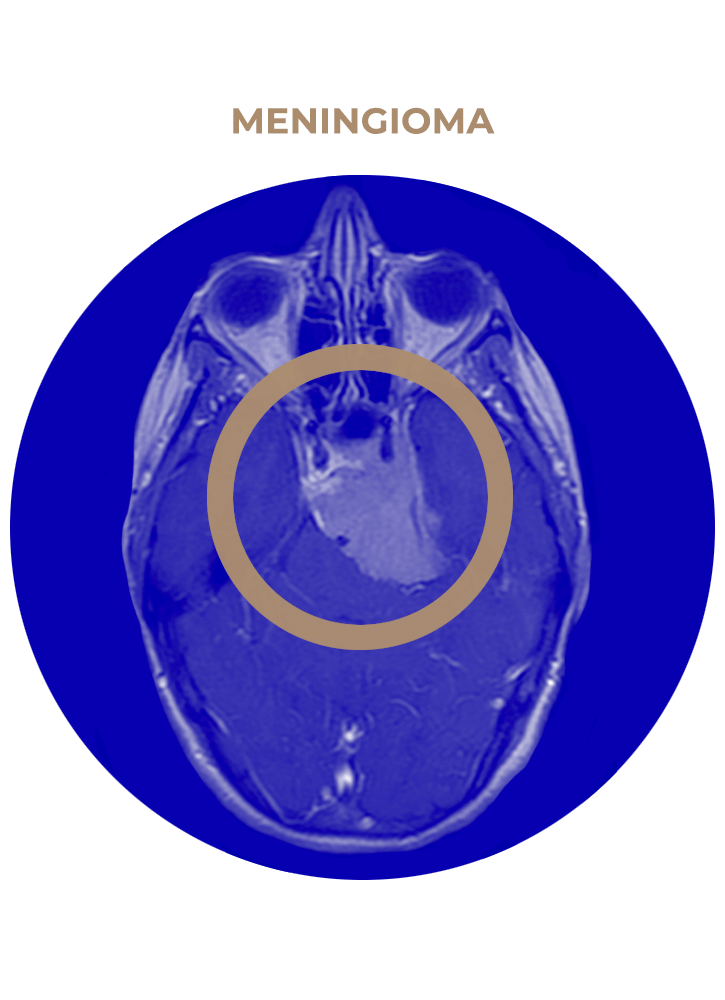
SOLICITA UNA CITA02. Meningioma
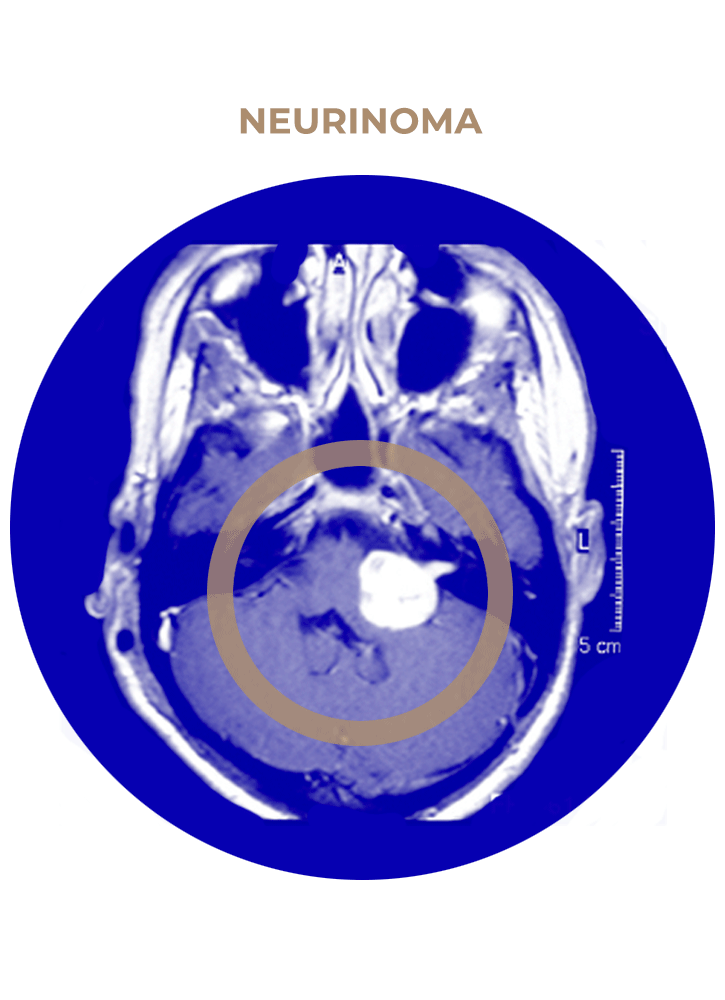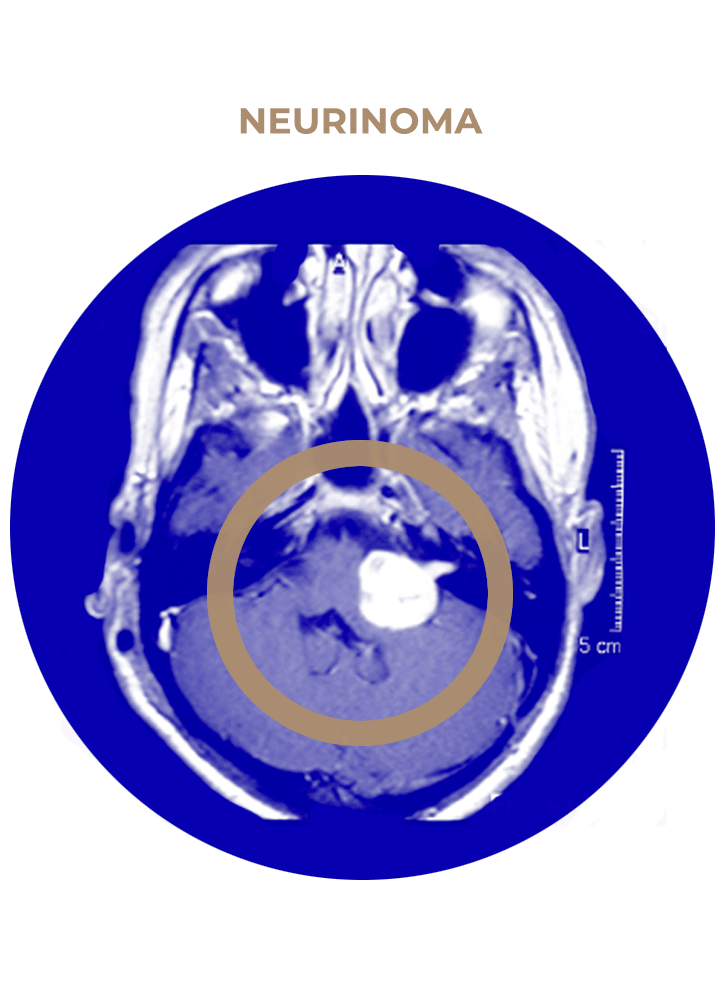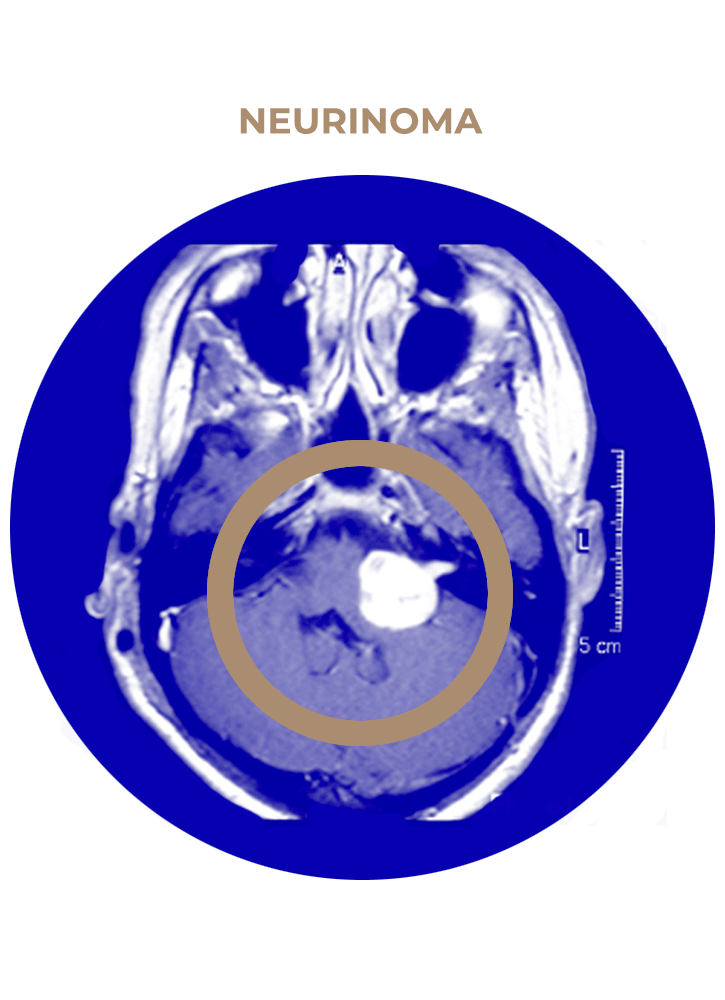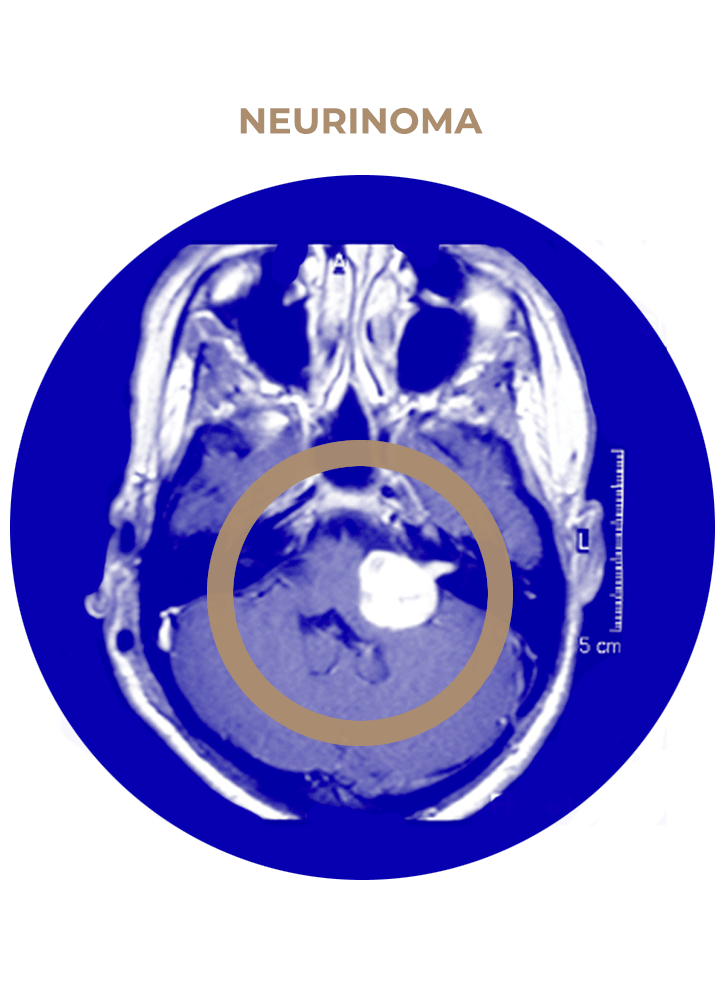
SOLICITA UNA CITA03. Neurinoma del Acústico
SOLICITA UNA CITA04. Craneofaringioma
SOLICITA UNA CITA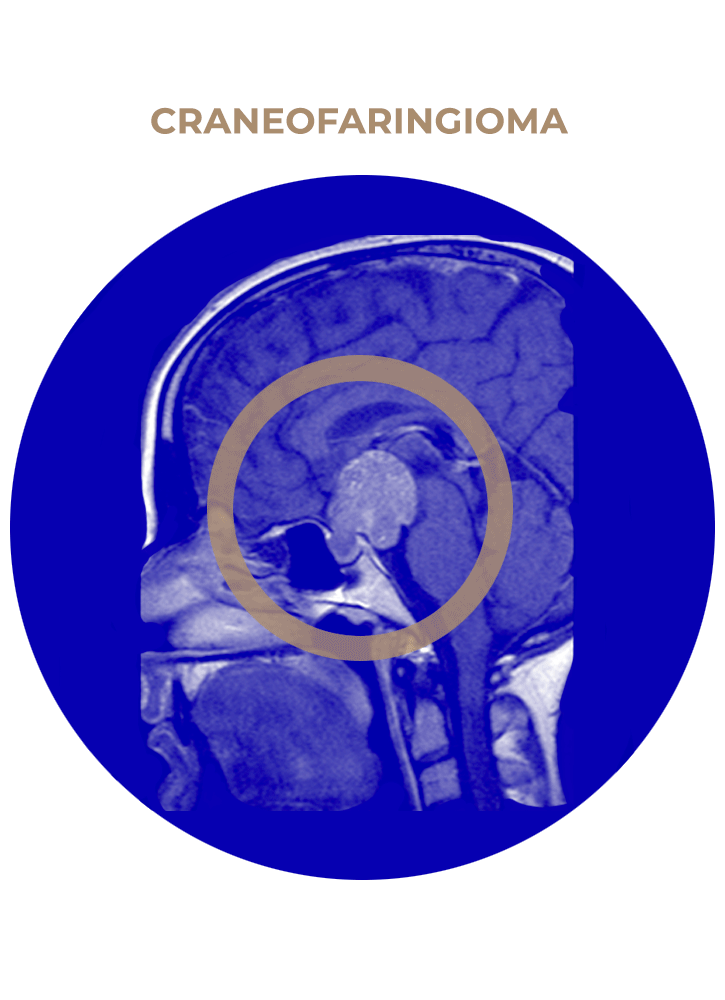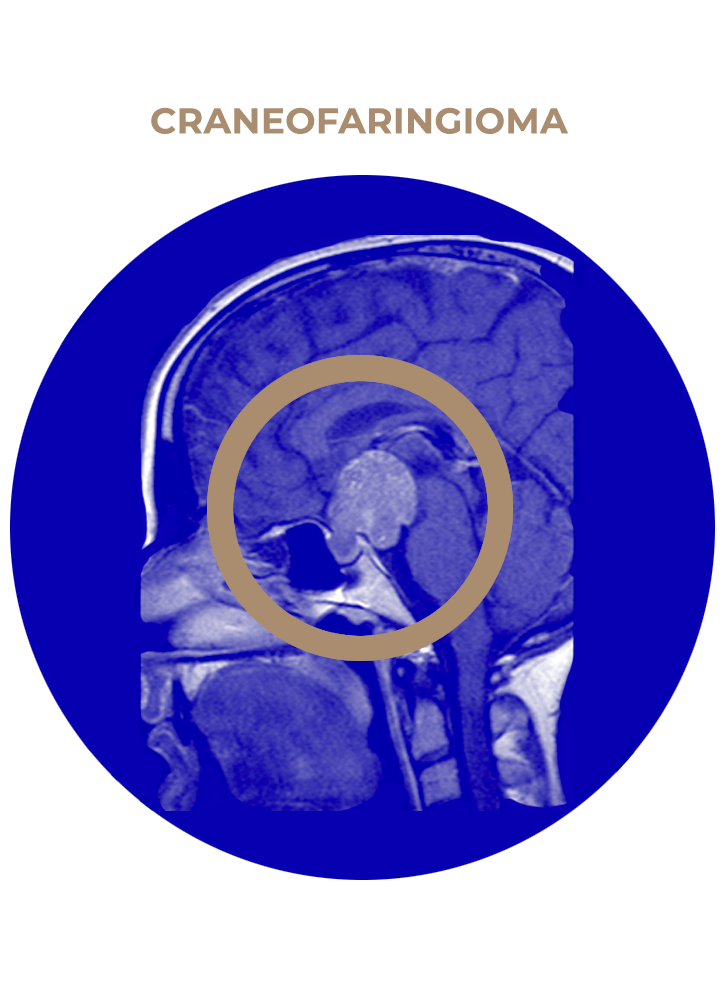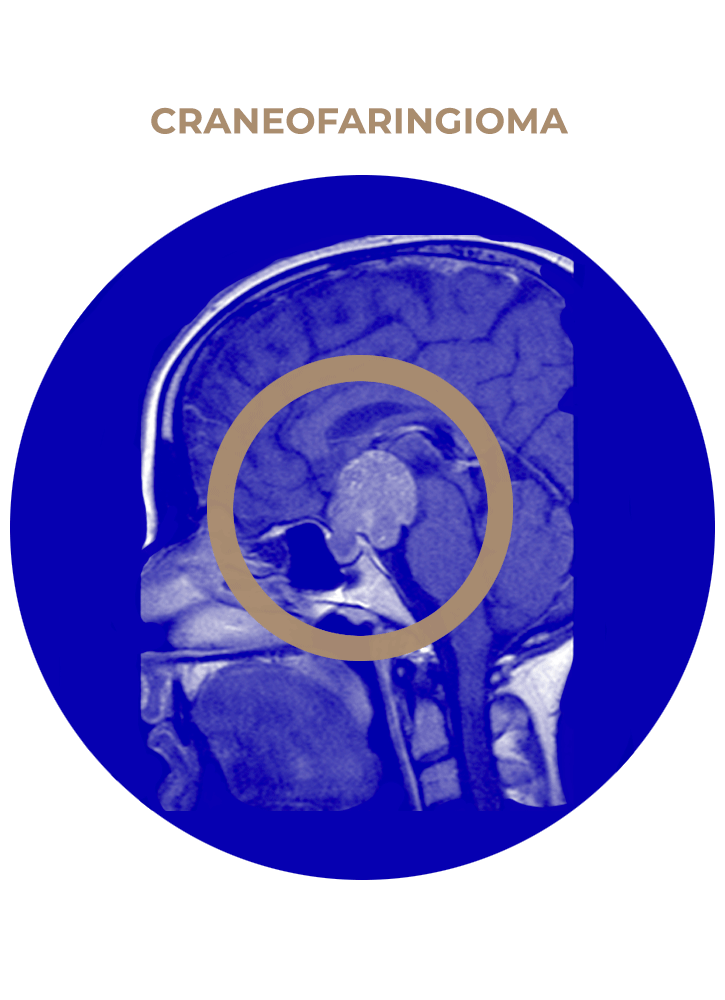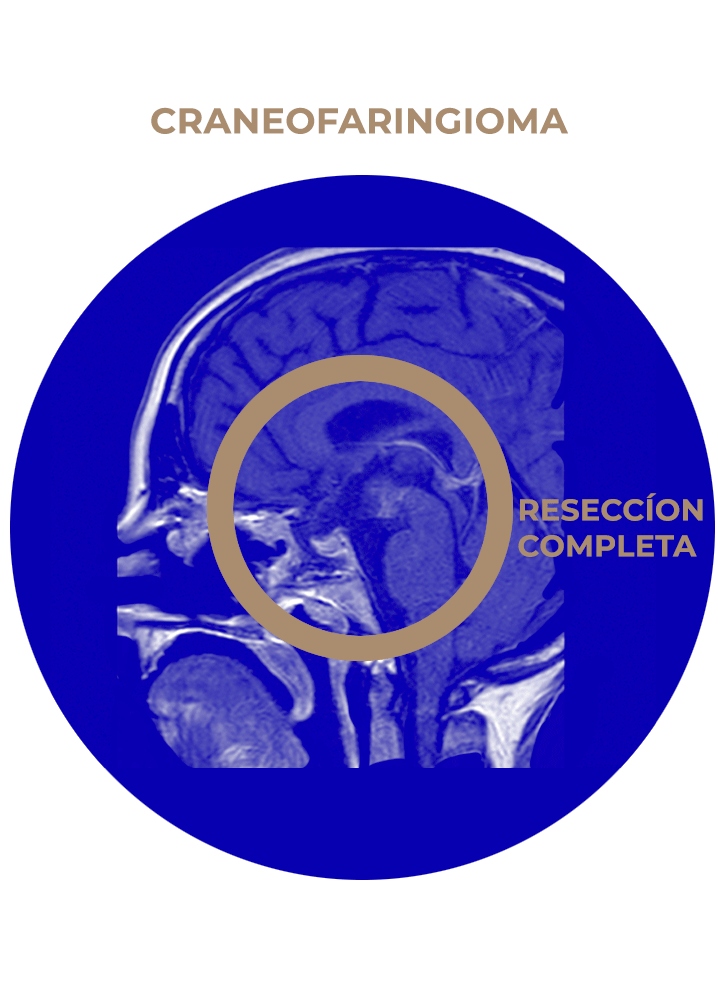
05. Cordoma de Clivus
SOLICITA UNA CITA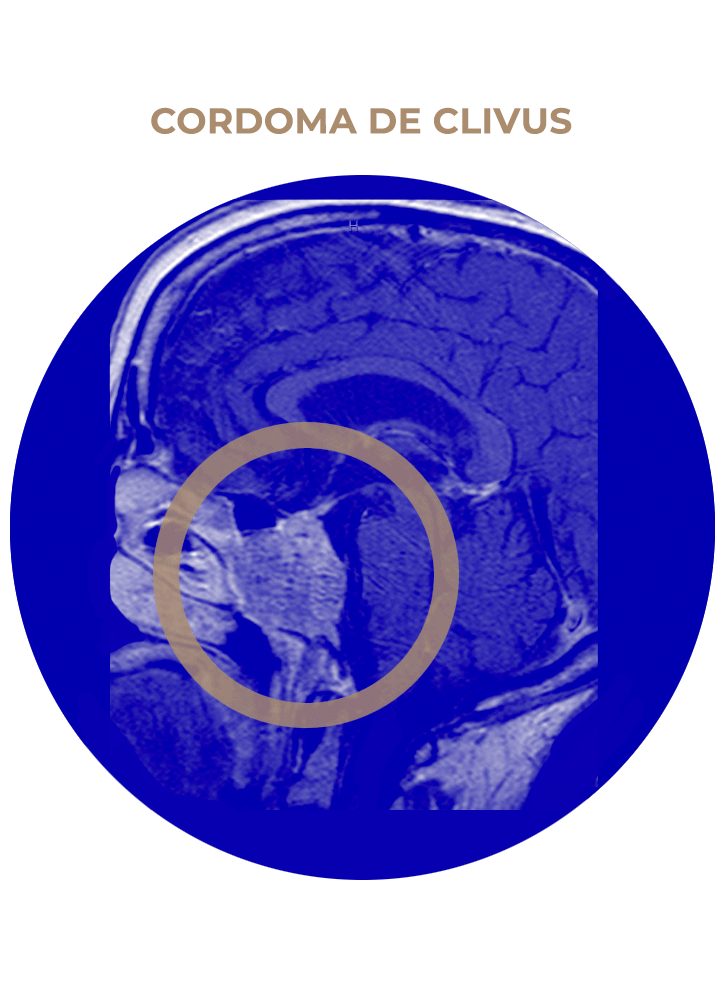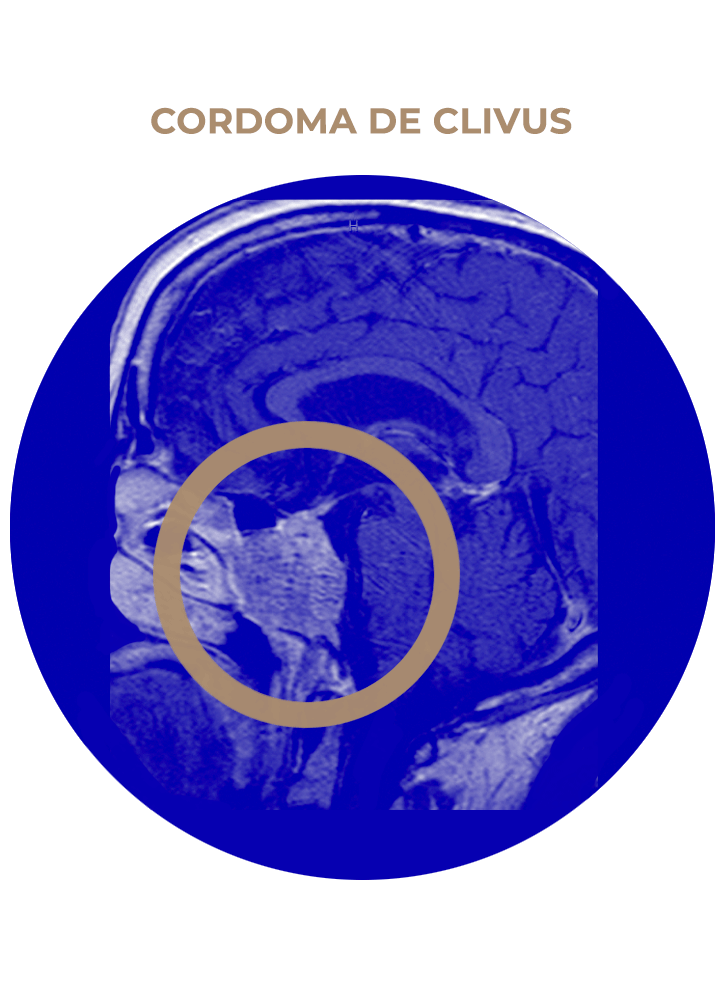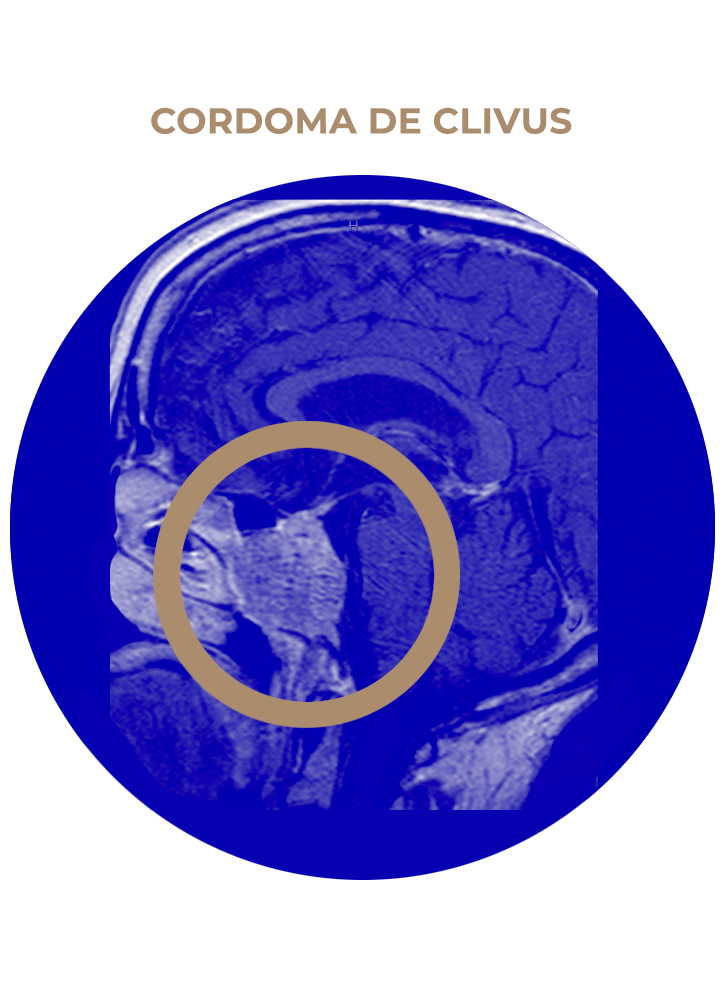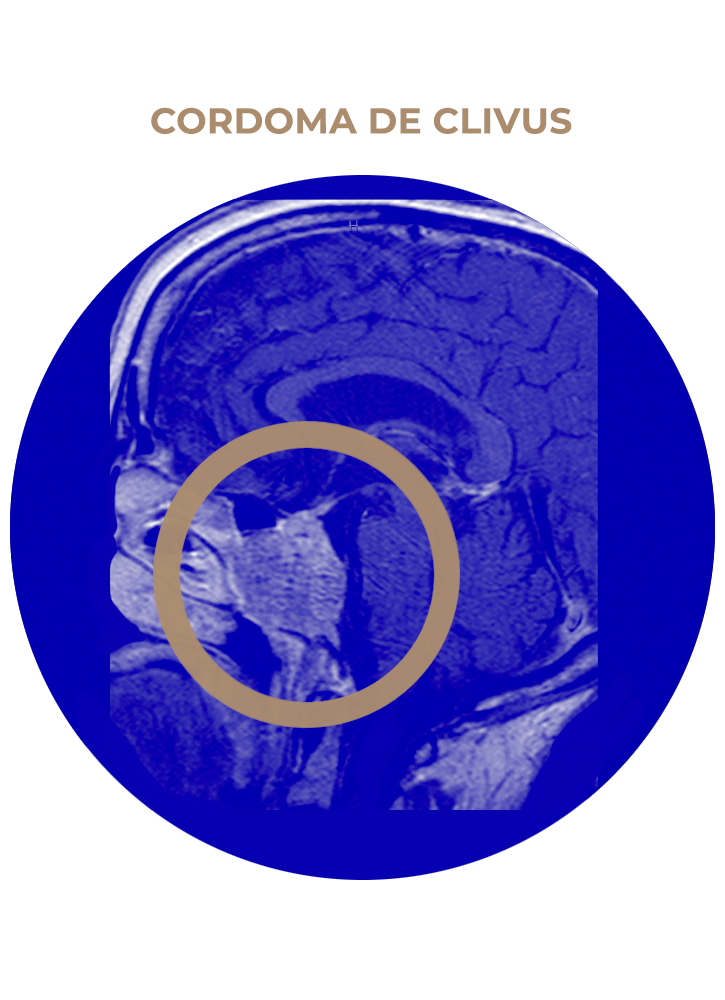
06. Tumor epidermoide
SOLICITA UNA CITA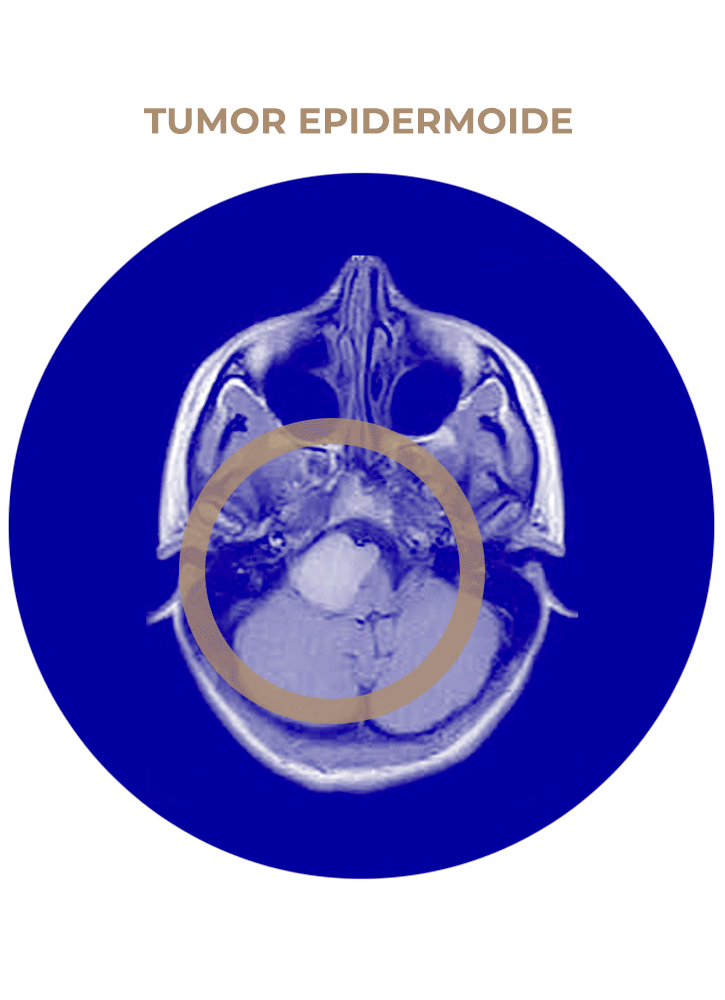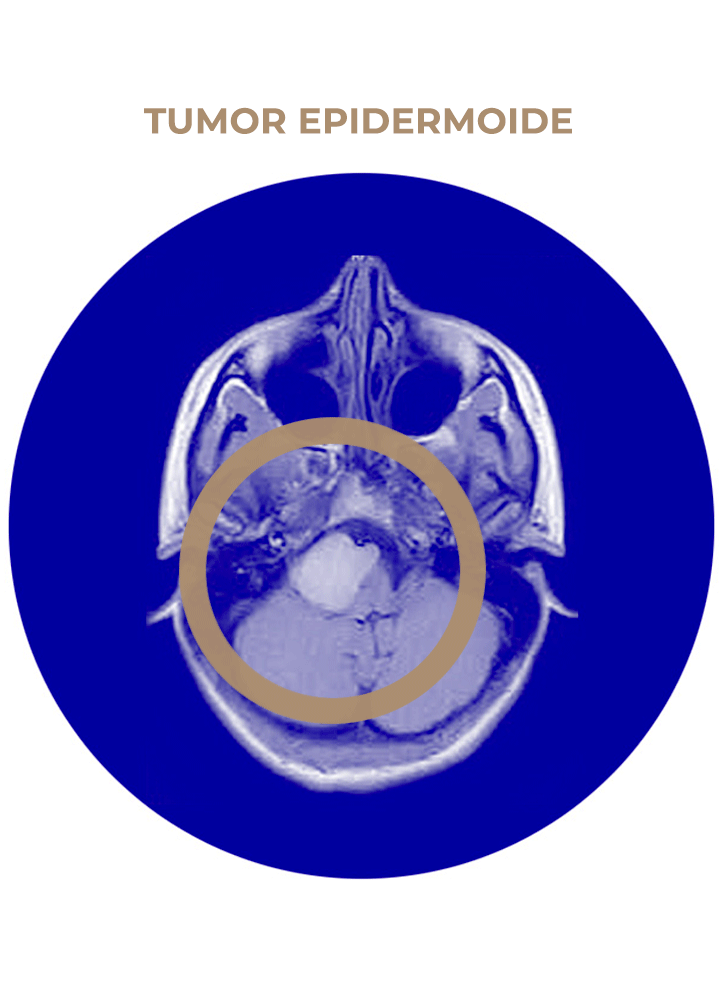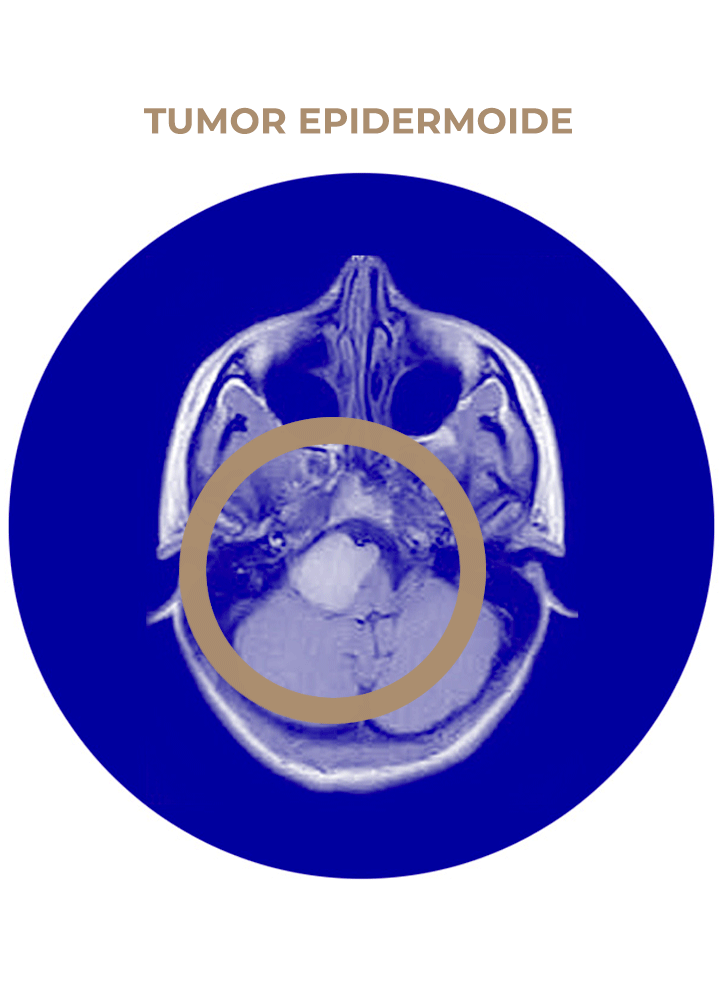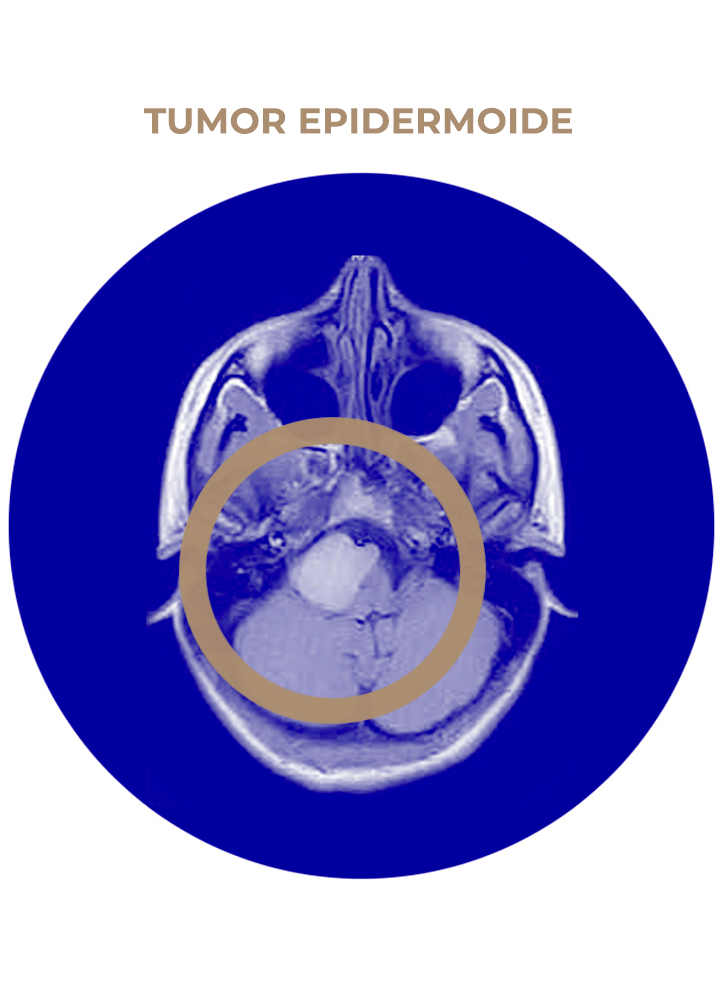
07. Neuralgia del Trigémimo
SOLICITA UNA CITA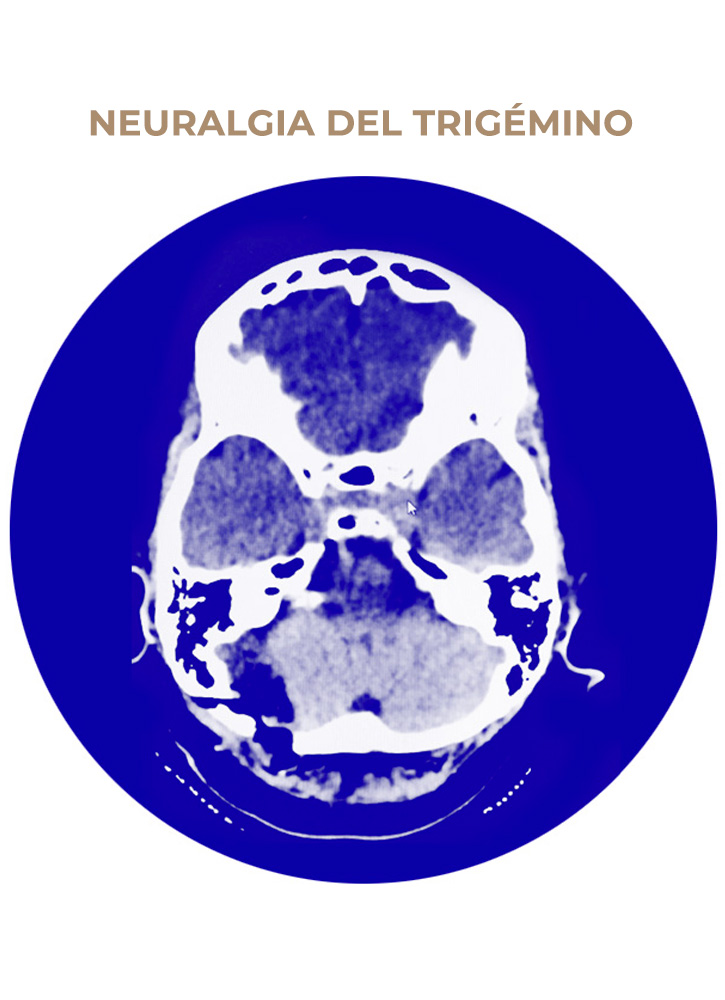
08. Espasmo facial
SOLICITA UNA CITA
Técnicas de Base de Cráneo
- 1. PROCEDIMIENTOS MÍNIMAMENTE INVASIVOS
- 2. CIRUGÍA ABIERTA

1.1 Abordaje endoscópico endonasal (AEE) convencional
EL AEE es un tipo de cirugía mínimamente invasiva en la cual, mediante el uso de un endoscopio o cámara, es posible abordar y tratar un tumor localizado en la hipófisis (localizada el fondo de la fosa nasal). El endoscopio es introducido por la nariz y tras realizar una apertura amplia del seno esfenoidal y de la silla turca se practica una resección del tumor o patologia que afecte la región hipofisaria y la base anterior del cráneo.
Esta es una técnica rutinaria, poco invasiva y segura, muy útil en el tratamiento de algunos tumores que afectan la región hipofisaria:
- Adenoma hipofisario.
- Quiste coloide.
- Quiste de la bolsa de Rathke.
En nuestra experiencia es un procedimiento que permite el tratamiento seguro de > 95% de los adenomas de hipófisis, con un riesgo de < 1% de complicaciones graves y < 2% de fístula de líquido cefalorraquídeo (LCR). La cirugía suele durar unas 2 horas, suele ser necesario 1 dia de estancia en UCI y 3 dias de hospitalización.
1.2 Tratamiento percutáneo de la neuralgia del Trigémino
Es un tratamiento muy útil en aquellos pacientes que por su avanzada edad o por su estado de salud no se pueda realizar un tratamiento quirúrgico (microdescompresion vascular del nervio trigémino).
-
Técnica no invasiva percutánea: técnica de Mullan:
Tambien llamada rizotomía percutanea con balón, es una técnica minimamente invasiva en la cual abordamos el gángllio de Gasser del nervio trigémino a través de un orificio de la base del cráneo llamado foramen oval. Por este foramen oval sale la tercera rama del trigémino o rama mandibular.
Esta técnica se realiza en quirófano, bajo anestesia general, y requieren de una punción en la mejilla y mediante un control radiográfico la introducción de un trócar hasta el foramen oval de la base del cráneo donde encontraremos el nervio trigémino. A través de este trócar introducimos un catéter con un balón en la punta que se infla con una dilución de suero y contraste radiológico y durante unos 2 minutos provocaremos una lesión compresiva mecánica del ganglio de Gasser.
-
Termocoagulación del ganglio de Gasser
En este procedimiento se realiza bajo anestesia local y sedación ligeran y la técnica utilizada para llegar al ganglio de Gasser es la misma que en la técnica de Mullan. En este caso provocaremos una lesión por calor mediante un electrodo introducido a través del foramen oval. El calor se genera con el paso de una corriente eléctrica de alta frecuencia.
Durante el proceso el paciente debe avisar tan pronto note hormigueo en la cara y decir donde lo nota. Con pequeños movimientos del electrodo el cirujano busca que la sensación de hormigueo se centre en la parte en donde el paciente presenta dolor.
Este procedimiento tiene la ventaja de poder centrar la lesión en la rama o región donde el paciente tiene el dolor y afectar sobre todo las fibras del dolor y menos las de la sensibilidad.
SOLICITA UNA CITA2.1. Abordaje endoscópico endonasal (AEE) extendido.
Del mismo modo que en el AEE convencional mediante el uso de un endoscopio o cámara a través del la nariz es posible abordar y tratar un tumor cerebral localizado en la base del craneo. A diferencia del AEE no extendido este abordaje se utiliza para tumores que no derivan del tejido hipofisario, es decir, que son mas profundos con mayor extensión superior hacia el interior del cráneo o extensión lateral. Estos tumores quedan fuera del alcance de un abordaje endonasal clásico. Este abordaje permite abrir la base del cráneo y la meninge y extraer tumores del interior del cráneo o en la unión craneocervical.
En definitiva, es un tratamiento de mayor complejidad, de mayor duración y que requiere un cierre o reconstrucción final de la base del cráneo muy depurado. Para este cierre es habitual el uso de colgajos de mucosa del tabique nasal o incluso injertos de fascia lata de la pierna para la adecuada reconstrucción del defecto craneal.
Este tratamiento nos permite tratar casos de tumores mas complejos de la base de cráneo como son:
- Adenoma hipofisario gigante.
- Craneofaringioma.
- Meningioma de fosa craneal anterior o suprsaselar.
En nuestra experiencia este procedimiento es seguro y permite la resección de tumores complejos de base de cráneo, con un riesgo de < 2% de complicaciones graves y < 5% de fístula de líquido cefalorraquídeo (LCR). La cirugía suele durar unas 5 horas, suele ser necesario 1 dia de estancia en UCI y 5-7 dias de hospitalización.
SOLICITA UNA CITA2.2 Craneotomía retrosigmoidea
El abordaje retrosigmoideo, también llamado suboccipital lateral, consiste en una cirugía en la cual realizamos una apertura en el cráneo, en la región retroauricular (detrás de la oreja).
Este procedimiento se realiza con el paciente intubado y con anestesia general. La posición del paciente suele en decúbito supino (estirado boca arriba) con la cabeza ladeada hacia el lado opuesto al tumor. La cabeza se sujeta mediante el uso del craneostato de Mayfield, que evita cualquier movimiento del paciente durante la cirugía.
Este abordaje permite abrir y disecar el ángulo pontocerebeloso (APC), que es un espacio relleno de líquido cefalorraquídeo (LCR) por donde discurren nervios y arterias del tronco del encéfalo. En el APC se suele localizar el tumor cerebral que hay que extraer. Mediante técnica microquirúrgica vaciaremos y separaremos el tumor de los nervios, arterias, venas y tronco cerebral para poder extraerlo al final de la intervención. Esta cirugía suele realizarse con monitorización neurofisiológica, lo que permite evitar daños en los nervios y tronco cerebral.
Es una técnica útil en el tratamiento de tumores como:
- Neurinoma del acústico.
- Neurinoma del trigémino.
- Meningioma de APC.
- Tumor epidermoide de APC.
En nuestra experiencia es un procedimiento que permite el tratamiento seguro de los tumores de base de cráneo localizados en la fosa craneal posterior o APC, con un riesgo de < 2% de complicaciones graves, < 5% de paralisis facial y < 1% de fístula de líquido cefalorraquídeo (LCR). La cirugía suele durar entre 4-6 horas, es necesario 1 dia de estancia en UCI y 5-7 dias de hospitalización.
SOLICITA UNA CITA2.3 Craneotomía pterional/orbitocigomática
El abordaje pterional es un procedimiento muy habitual en la práctica neuroquirúrgica ya que permite el acceso a gran número de lesiones cerebrales (tumores, aneurismas cerebrales, etc). Consiste en una cirugía en la cual realizamos una apertura en el cráneo, en la región lateral temporal (entre el ojo y la oreja). Realizamos una incisión cutánea por detrás de la raíz del pelo con lo que es resultado estético es excelente.
Este procedimiento se realiza con el paciente intubado y con anestesia general. La posición del paciente suele en decúbito supino (estirado boca arriba) con la cabeza ladeada hacia el lado opuesto al tumor. La cabeza se sujeta mediante el uso del craneostato de Mayfield, que evita cualquier movimiento del paciente durante la cirugía.
Este abordaje permite abrir y disecar la cisterna carotidea, cisterna supraselar y el valle silviano que son espacios rellenos de líquido cefalorraquídeo (LCR) por donde discurren nervios, arterias y venas cerebrales. Una vez identificado el tumor cerebral a tratar, mediante técnica microquirúrgica vaciaremos y separaremos el tumor de los nervios, arterias, venas para poder extraerlo al final de la intervención. Esta cirugía suele realizarse con monitorización neurofisiológica, lo que permite evitar daños en los nervios y tronco cerebral.
Es una técnica útil en el tratamiento de tumores como:
- Meningioma esfenoidal.
- Meningioma esfenoorbitario.
- Meningioma temporal o de seno cavernoso.
- Craneofaringioma.
En nuestra experiencia es un procedimiento que permite el tratamiento seguro de los tumores de base de cráneo localizados en la fosa craneal anterior y media con un riesgo de < 2% de complicaciones graves y < 1% de fístula de líquido cefalorraquídeo (LCR). La cirugía suele durar entre 4-6 horas, es necesario 1 dia de estancia en UCI y 5-7 dias de hospitalización.
SOLICITA UNA CITA2.4 Abordaje transpetroso
El abordaje transpetroso es una cirugía compleja que permite el acceso a regiones profundas del cerebro y de la base del cráneo media y posterior. Es muy útil en el tratamiento de tumores grandes y profundos de base de cráneo que están localizados en la región del hueso temporal, seno cavernoso y fisura esfenopetroclival.
Esta región cerebral es un área de gran complejidad por varios motivos: es una región muy profunda del cerebro y zona habitual de paso de nervios y arterias cerebrales importantes. Los tumores que afectan este área suelen ser invasivos y extenderse en distintos compartimentos cerebrales, lo que convierte esta cirugía en un reto neuroquirúrgico.
El abordaje puede ser mediante petrosectomia anterior, petrosectomia posterior o combinada, en función de la localización y extensión del tumor a tratar.
Este procedimiento se realiza con el paciente intubado y con anestesia general. La posición del paciente suele en decúbito supino (estirado boca arriba) con la cabeza ladeada hacia el lado opuesto al tumor. La cabeza se sujeta mediante el uso del craneostato de Mayfield, que evita cualquier movimiento del paciente durante la cirugía.
Realizaremos una incisión cutánea alrededor del oído y practicaremos una craneotomía o apertura craneal en la región temporal lateral del paciente. Es necesario realizar un fresado y exéresis de la parte osea del hueso temporal donde se encuentra el órgano de la audición y equilibrio. Esto permite el acceso al tumor. El fresado del hueso temporal será anterior (petrosectomia anterior), posterior (petrosectomia posterior) o combinada, deacuerdo al tipo y extensión tumoral.
Este abordaje permite disecar con técnica microquirúrgica las zonas más profundas de la base de cráneo media y posterior, donde localizaremos el tumor a tratar. Minuciosamente vaciaremos y separaremos el tumor de los nervios, arterias, venas y tronco cerebral para poder extraerlo al final de la intervención.
Esta cirugía suele realizarse con monitorización neurofisiológica, lo que permite evitar daños en los nervios y tronco cerebral.
Es una técnica útil en el tratamiento de tumores como:
- Meningioma petroclival.
- Meningioma de seno cavernoso.
- Meningioma tentorial.
- Neurinoma del trigémino gigante.
- Condrosarcoma.
- Cordoma.
- Paraganmglioma.
En nuestra experiencia es un procedimiento que permite el tratamiento seguro de los tumores profundos de base de cráneo localizados en la fosa craneal media y posterior y en la región petroclival, con un riesgo de < 3% de complicaciones graves, < 5% de paralisis facial y < 3% de fístula de líquido cefalorraquídeo (LCR). La cirugía suele durar entre 6-8 horas, es necesario 1-2 dias de estancia en UCI y 7-10 dias de hospitalización.
SOLICITA UNA CITA2.5 Abordaje transcondilar o far lateral
El abordaje transcondilar, también llamado “Far Lateral” es un procedimiento quirúrgico complejo de cirugía de base de cráneo. Es una técnica poco habitual que se utiliza en el tratamiento de tumores de la región craneocervical lateral. Son tumores poco frecuentes, benignos, localizados en una zona profunda e inaccesible del la base de cráneo posterior y del clivus.
Este tratamiento consiste en una cirugía en la cual realizamos una apertura en el cráneo, en la región retroauricular (detrás del oído) y la extendemos inferiormente hasta el inicio de la columna cervical (la unión cráneo-cervical). Realizamos una incisión cutánea por detrás del oído hasta la región cervical alta, lo que permite el acceso a la región craneocervical.
Este procedimiento se realiza con el paciente intubado y con anestesia general. La posición del paciente suele en decúbito supino (estirado boca arriba) con la cabeza ladeada hacia el lado opuesto al tumor. La cabeza se sujeta mediante el uso del craneostato de Mayfield, que evita cualquier movimiento del paciente durante la cirugía.
Este abordaje permite abrir y disecar la cisterna magna, el ángulo pontopcerebeloso y la unión del bulbo cerebral con la médula espinal. Esta área esta rellena de líquido cefalorraquídeo (LCR) por donde discurren nervios, arterias y venas cerebrales muy importantes. Una vez identificado el tumor cerebral a tratar, mediante técnica microquirúrgica vaciaremos y separaremos el tumor de los nervios, arterias, venas para poder extraerlo al final de la intervención. Esta cirugía suele realizarse con monitorización neurofisiológica, lo que permite evitar daños en los nervios y tronco cerebral.
Es una técnica útil en el tratamiento de tumores como:
- Meningioma de clivus.
- Neurinoma de pares bajos.
- Cordoma de clivus.
En nuestra experiencia es un procedimiento que permite el tratamiento seguro de los tumores de base de cráneo localizados en la región cráneo-cervical y clivus, con un riesgo de < 4% de complicaciones graves, y < 1% de fístula de líquido cefalorraquídeo (LCR). La cirugía suele durar entre 6-8 horas, es necesario 1-2 dia de estancia en UCI y 7-10 dias de hospitalización.
SOLICITA UNA CITAGet contact
Contacta con nosotros
Dónde estamos
Clínicas
DESPACHO NEUROLOGICS
Ronda General Mitre, 9508022 Barcelona
tf: +34 935 117 136
CONSULTORIO CREU BLANCA
Avenida de Josep Vicenç Foix,7108034 Barcelona
tf: +34 932 522 522
CONSULTORIO BRUGUÉS ASISTENCIAL GAVÀ
Carretera de Santa Creu de Calafell 100,10208850 Gavà, Barcelona
tf: +34 936 333 670
CONSULTORIO LES MORERES RIPOLLET
Carrer dels Afores, 49, 5108291 Ripollet, Barcelona
tf: +34 936 915 025
CENTRE MÈDIC AGRUPACIÓ
Carrer del Rosselló, 43508025, Barcelona
tf: +34 930 280 040
CLÍNICA SAGRADA FAMILIA
Carrer de Torras i Pujalt, 11-2908022 Barcelona
Solicita una cita
Escríbenos
info@neurologicsbcn.com
LLámanos
+34 935 117 136
Horario de atención telefónica
De Lunes a Jueves de 16:00h a 20:00h